Il neonato al momento della nascita deve immediatamente far fronte alla variazione dell’ambiente termico provvedendo alla sua termoregolazione; questa ha caratteristiche diverse nell’adulto e nel neonato.
Per definizione, il processo di termoregolazione rappresenta una condizione di equilibrio omeostatico tra la quantità di calore prodotto dall’organismo (termogenesi) e la quantità di calore da esso perduto (termodispersione). Al fine del mantenimento della temperatura corporea è necessario che nell’organismo il rapporto tra termogenesi e termodispersione sia eguale a 1.
La produzione di calore avviene attraverso l’attività metabolica di tutte le cellule dell’organismo che trasforma l’energia chimica presente negli alimenti (in particolare nei lipidi e nei carboidrati) in energia calorica. L’organismo è anche in grado di produrre calore con la contrazione volontaria dei muscoli striati, quindi con il movimento, e infine , la produzione di calore può avvenire anche mediante l’attività muscolare involontaria definita anche come termogenesi muscolare riflessa o da brivido; perché caratterizzata da un’attività muscolare irregolare e involontaria che comincia abitualmente nei muscoli della parte superiore del corpo con comparsa di brivido che diventa percepibile solo quando il tono muscolare supera una determinata soglia, ed è un meccanismo che si innesca soltanto se i precedenti risultano inefficaci.
L’eliminazione del calore in eccesso avviene per mezzo dei meccanismi fisici dell’evaporazione (dispersione di calore attraverso la perdita d’acqua trasformata in vapore, sudorazione e prespiratio insensibilis), irraggiamento (trasferimento di calore da un corpo all’altro senza contatto), conduzione (trasmissione di calore per contatto) e convezione (trasferimento di calore mediante il movimento di particelle d’acqua o aria calda).
In seguito all’esposizione al freddo, da recettori cutanei partono degli impulsi che attraverso il SNS determinano la liberazione di noradrenalina; quest’ultima agisce sul grasso bruno provocando l’idrolisi dei trigliceridi in esso contenuti con produzione di energia sotto forma di calore. Affinché tale reazione si verifichi è necessaria la presenza di ossigeno e glucosio, per cui in condizioni di ipossia e/o ipoglicemia tale meccanismo è compromesso.
Assistenza dell’infermiere pediatrico in sala parto per il mantenimento della T.C.
Da quanto appena descritto, si evince quanto l’assistenza e il mantenimento della temperatura corporea alla nascita da parte dell’infermiere pediatrico sia di estrema importanza ai fini della sopravvivenza del neonato.
A tal proposito descriviamo i compiti assistenziali dell’infermiere pediatrico: il trasferimento dall’ambiente caldo uterino all’ambiente freddo e secco della sala parto, costituisce per il neonato uno stress termico potenzialmente dannoso, per cui uno dei primi obiettivi dell’infermiere pediatrico è quello di limitare la dispersione di calore asciugando prontamente il neonato dal liquido amniotico per ridurre la perdita di calore per evaporazione; coprire il capo del neonato con un copricapo in cotone caldo o lana ( il capo rappresenta il 12% del peso corporeo, rappresentando dunque la fonte di maggiore dispersione di calore); porre il neonato sull’isola neonatale che è fornita di un lettino termico o materasso posto al di sotto di una sorgente di calore radiante, che deve essere preriscaldato impostando la temperatura a 37-38°C, circa 15-20 minuti prima del parto.
Al termine dell’assistenza al neonato sull’isola neonatale, bisogna trasferire il neonato al Nido (area di degenza per neonati fisiologici) o in T.I.N (unità di terapia intensiva neonatale, area di degenza per neonati patologici) utilizzando un’incubatrice da trasporto (a singola o doppia parete non riflettente in plexiglas), precedentemente attivata e quindi preriscaldata il cui ambiente termico deve aver raggiunto i 36,5-37°C.
Prima o dopo il trasferimento del neonato, bisogna eseguire il bagno di pulizia e anche in questo caso è importante evitare perdite di calore o ipertermia che può essere causata dal contatto con l’acqua eccessivamente calda, dunque, l’infermiere pediatrico che esegue il bagno deve assicurarsi che la temperatura dell’acqua sia intorno ai 37°C, utilizzando degli appositi termometri oppure immergendo il proprio gomito (essendo una zona particolarmente sensibile) in acqua per controllare la temperatura, ricordando che una temperatura elevata potrebbe causare delle ustioni, data la fragilità della cute del neonato.
Il neonato fisiologico viene posto in incubatrice per circa un’ora dopo la nascita per favorire l’adattamento alla vita extrauterina, viene monitorata la temperatura e in base ai valori rilevati, se risultano nel range di normalità, il neonato viene posto in culla, in ambiente caldo (25-30°C) e coperto con indumenti e coperte di lana.
Al contrario, in caso di neonato patologico o neonato pretermine, questo viene posto in incubatrice fino a quando non avrà completato l’adattamento alla vita extrauterina. Bisogna ricordare che il neonato pretermine, per la sua condizione di incompleto sviluppo, può andare incontro a maggiori complicanze al momento della nascita e, tenendo conto del fatto che, nel neonato, la superficie corporea è maggiore rispetto al peso, va da se che in caso di neonato pretermine o di basso peso il mantenimento della temperatura corporea diventa più importante ed è per questo che, oltre alle tecniche elencate in precedenza, possono essere utilizzati alcuni presidi come copricapi, guanti, calzini in lana e coperte termiche.
È fondamentale che l’infermiere pediatrico sappia classificare il neonato, per poter erogare un’assistenza efficiente ed appropriata. I parametri comunemente utilizzati per la classificazione dei neonati (si definisce neonato nei primi 28 giorni di vita) sono principalmente due: peso alla nascita ed età gestazionale.
In base al peso alla nascita vengono classificati in:
- neonati di peso normale 2500-4199 gr;
- neonati di peso basso 1500-2499 gr;
- neonati di peso molto basso 1000-1499 gr;
- neonati di peso estremamente basso 500-999 gr.
In base all’età gestazionale vengono classificati in:
- neonati a termine >37 e <42 settimane;
- neonati pretermine < 37 settimane;
- neonati post-termine > 42 settimane.
Inoltre, in base al rapporto del peso alla nascita con l’età gestazionale, i neonati possono essere classificati in:
- appropriati per l’età gestazionale con PN compreso tra il 10° e il 90° percentile;
- piccoli per l’età gestazionale con PN <10° percentile;
- grandi per l’età gestazionale con PN >90° percentile (macrosomia).
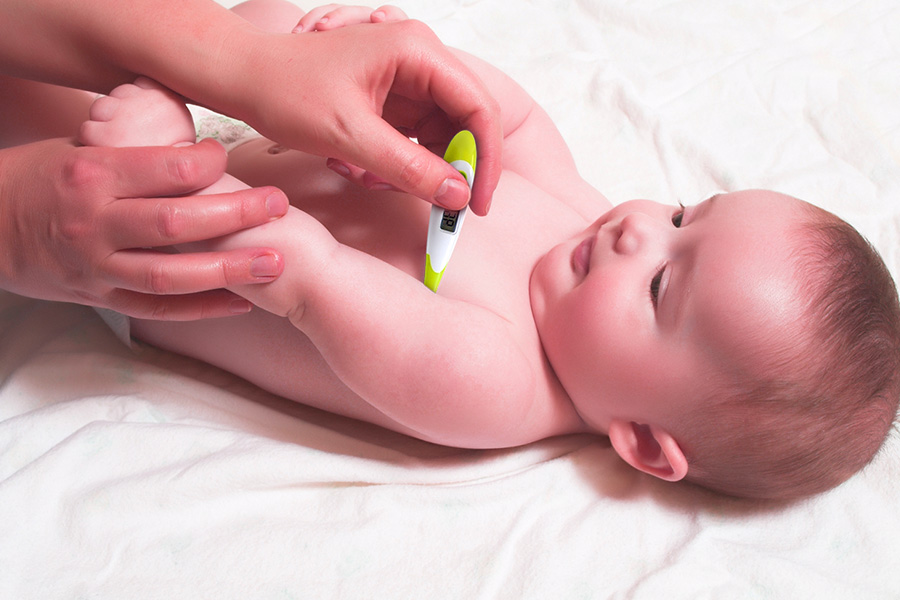
Come misurare la temperatura del neonato
La temperatura dei neonati dovrebbe essere intorno ai 36,4 ° C, anche se può avere delle lievi modifiche. Quando però supera i 38 ° C allora può essere considerata febbre.
Tuo figlio potrebbe avere la febbre alta se mostra i seguenti sintomi:
- ha tanto caldo e si tocca la fronte e la pancia in continuazione
- suda molto in modo visivamente eccessivo
- le sue guance sono troppo arrossate
Se riconosci questi sintomi e pensi che tuo figlio abbia la febbre basta misurare la sua temperatura con il termometro e in pochi secondi avrai il responso.
I termometri digitali sono i migliori e i più veloci, puoi comprarli in farmacia o in qualsiasi negozio di oggetti per bambini.
Prendi in braccio il piccolo sulle sue ginocchia e mettigli il termometro sotto la sua piccola ascella. Tienigli delicatamente il braccio fermo addosso al corpo seguendo le istruzioni che trovi nel foglietto illustrativo del prodotto. I termometri digitali avvisano quando possono essere rimossi con un bip acustico quando è il momento. Potrai così leggere sul display elettronico del termometro la temperatura del bambino.
Se hai invece un modello di termometro digitale puoi metterlo sotto l’ascella del bambino e seguire le istruzioni del produttore per misurare la temperatura.
Per farlo guarire presto, ti consigliamo di:
- tenere il bambino al caldo
- evitare sbalzi di temperatura
- dargli una borsa dell’acqua calda
- non avere la chiesa scoperta
Ci sono tanti tipi di termometri, ma il termometro digitale è sicuramente il più preciso se devi misurare la temperatura di un bambino piccolo, soprattutto se si tratta di un neonato o di un bambino molto piccolo.